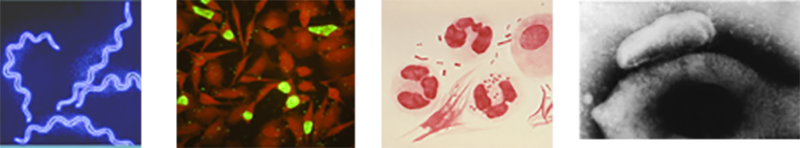
Images de Treponema pallidum en microscopie fond noir, inclusions de Chlamydia trachomatis en microscopie à fluorescence, Neisseria gonorrhoeae en coloration de Gram et Mycoplasma genitalium en microcopie électronique.
Recrudescence des infections sexuellement transmissibles bactériennes
Les infections sexuellement transmissibles (IST) bactériennes sont en recrudescence depuis le début des années 2000. En 2016, l’OMS rapporte une incidence de plus d’un million d’IST curables acquise par jour dans le monde, qui représente un problème de santé publique global (1). En France, le nombre d’infections à Chlamydia trachomatis et à gonocoques diagnostiquées biologiquement a triplé entre 2012 et 2016 (Enquête LaboIST 2016, Santé Publique France). Les chlamydiae, qui touchent majoritairement la femme, auraient ainsi infectés en 2016 près de 270 000 personnes et les gonocoques, retrouvés plutôt chez les jeunes hommes et les hommes ayant des rapports sexuels avec des hommes (HSH), 50 000 personnes (2). Ces deux IST touchent davantage les 15-24 ans et sont souvent asymptomatiques, notamment chez la femme. Cette recrudescence concerne également la syphilis dont 80% des cas déclarés concernent les HSH (3). Le poids de ces trois IST est sous-évalué et la surveillance de ces infections doit concerner l’ensemble des sites où le diagnostic est posé selon Santé publique France.
En parallèle, Mycoplasma genitalium est un agent pathogène émergent responsable d’IST. Il serait le 2e agent responsable d’urétrites masculines et est également responsable de cervicites et d’infections génitales hautes chez la femme (4). Aucune donnée de prévalence nationale à grand échelle n’existe pour l’instant en France.
La recrudescence des IST est liée à un retour des comportements à risque et à une moindre utilisation du préservatif, notamment dans le contexte de la prophylaxie pré-exposition (PrEP) par les antirétroviraux. La PrEP protège du risque d’infection par le VIH et n’évite pas la transmission des IST bactériennes sans l’usage du préservatif. Une augmentation de l’incidence des IST bactériennes est ainsi décrite chez les HSH ou les bisexuels utilisant la PrEP (5).
L’augmentation de la résistance aux antimicrobiens concerne deux de ces quatre IST, le gonocoque et M. genitalium et justifie une surveillance étroite, menée au Centre National de Référence (CNR) des IST bactériennes (www.cnr-ist.fr). Ces deux bactéries ont été récemment placées sur les listes de bactéries dont la résistance aux antibiotiques représente une menace pour la santé par le Center for Diseases Control aux Etats Unis (6). Ainsi en 2018, le CNR des IST bactériennes rapporte, en France métropolitaine, une prévalence de la résistance de M. genitalium aux macrolides, traitement de 1re intention, à 43%. Aucune souche de gonocoque résistante à la ceftriaxone, utilisée en 1re intention dans le traitement des gonococcies, n’a été isolée en France en 2018 mais la prévalence de la résistance à l’azithromycine de cette bactérie dépasse les 5%.
En conclusion, il est urgent de renforcer la recherche sur les IST et de développer des stratégies innovantes en termes de prévention, diagnostic, traitement et vaccination (7) et ainsi répondre à un des buts de l’OMS de mettre fin aux épidémies d’IST d’ici 2030 !
Pr Cécile Bébéar, CNR des IST bactériennes, CHU et Université de Bordeaux
Chef du Service de Bactériologie, GH Pellegrin, CHU de Bordeaux
Responsable du CNR IST bactériennes
cecile.bebear@u-bordeaux.fr
Références
-
J. Rowley, S. Cander Hoorn, E. Korentomp, N. Low, M. Unemo, L. J. Abu-Raddad, R.M. Chico, A. Smolak, L. Newman, S. Gottlieb, S. S. Thwin, N. Broutet, M. M. Taylor. 2019. Chlamydia, gonorrhoea, trichomoniasis and syphilis: global prevalence and incidence estimates, 2016. Bull World Health Organ. 2019 Aug 1;97(8):548-562P.
-
Estimations nationales et régionales du nombre de diagnostics d’infections à Chlamydia et à gonocoque en France en 2016. Saint Maurice : Santé publique France ; 208 6p. (www.santepubliquefrance.fr).
-
N. Ndeikoundam Nangro, D. Viriot, N. Fournet, C. Pioche, B. de Barbeyrac, A. Goubard, N. Dupin, B. Berçot, S. Fouéré, I. Alcaraz, M. Ohayon, N. Spenatto, C. Vernay-Vaisse, J. Pillonel, F. Lot. 2019. Bacterial sexually transmitted infections in France: recent trends and patients’ characteristics in 2016. Euro Surveill. Jan;24(5).
-
D. Taylor-Robinson, and J. S. Jensen. 2011. Mycoplasma genitalium: from Chrysalis to Multicolored Butterfly. Clin. Microbiol.Rev. 24(3):498–514.
-
M. W. Traeger, S. E. Schroeder, E. J. Wright, M. E. Hellard, V. J. Cornelisse, J. S. Doyle, M. A. Stoové. 2018. Effects of pre-exposure prophylaxis for the prevention of human immunodeficiency virus infection on sexual risk behavior in men who have sex with men: a systematic review and meta-analysis. Clin. Infect. Dis. 67(5):676-686.
-
CDC. Antibiotic Resistance Threats in the United States, 2019. Atlanta, GA: U.S. Department of Health and Human Services, CDC; 2019.
-
R.W. Eisinger, E. Erbelding, A. S. Fauci. 2019. Refocusing research on sexually transmitted infections. J. Infect. Dis. Sep 9. [Epub ahead of print]