Octobre 2020
Mycobacterium ulcerans et ulcère de Buruli
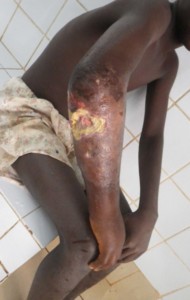
Mycobacterium ulcerans est la 3ème mycobactérie la plus fréquente dans le monde après Mycobacterium tuberculosis et Mycobacterium leprae. Elle sévit surtout dans les régions tropicales humides, en particulier en Afrique de l’Ouest, où elle est endémique. La bactérie est l’agent causal de l’ulcère de Buruli qui est une maladie tropicale négligée de tropisme cutané et pouvant conduire à une destruction étendue de la peau et des tissus mous si aucun traitement n’est administré. Ces lésions, indolores, sont induites par une toxine appelée mycolactone dont le mécanisme d’action moléculaire n’est pas encore totalement élucidé à ce jour. N’entraînant que peu de décès, l’ulcère de Buruli est à l’origine d’importantes incapacités fonctionnelles.
M. ulcerans est une mycobactérie environnementale présente dans les zones chaudes et humides, notamment à proximité de régions marécageuses ou inondables. C’est dans l’environnement aquatique que l’homme se contaminerait, lors de ses activités telles que le lavage du linge ou de la vaisselle, la collecte de l’eau de boisson, l’agriculture ou encore la pêche. La contamination se ferait par inoculation de la bactérie dans le derme lors de morsures par des punaises aquatiques ou par d’autres insectes. Aucun cas de transmission interhumaine n’a été décrit à ce jour. Plusieurs questions fondamentales subsistent encore quant à l’écologie de M. ulcerans et à son mode de transmission à l’homme, et cette méconnaissance retarde la mise en place de mesures préventives et protectrices.
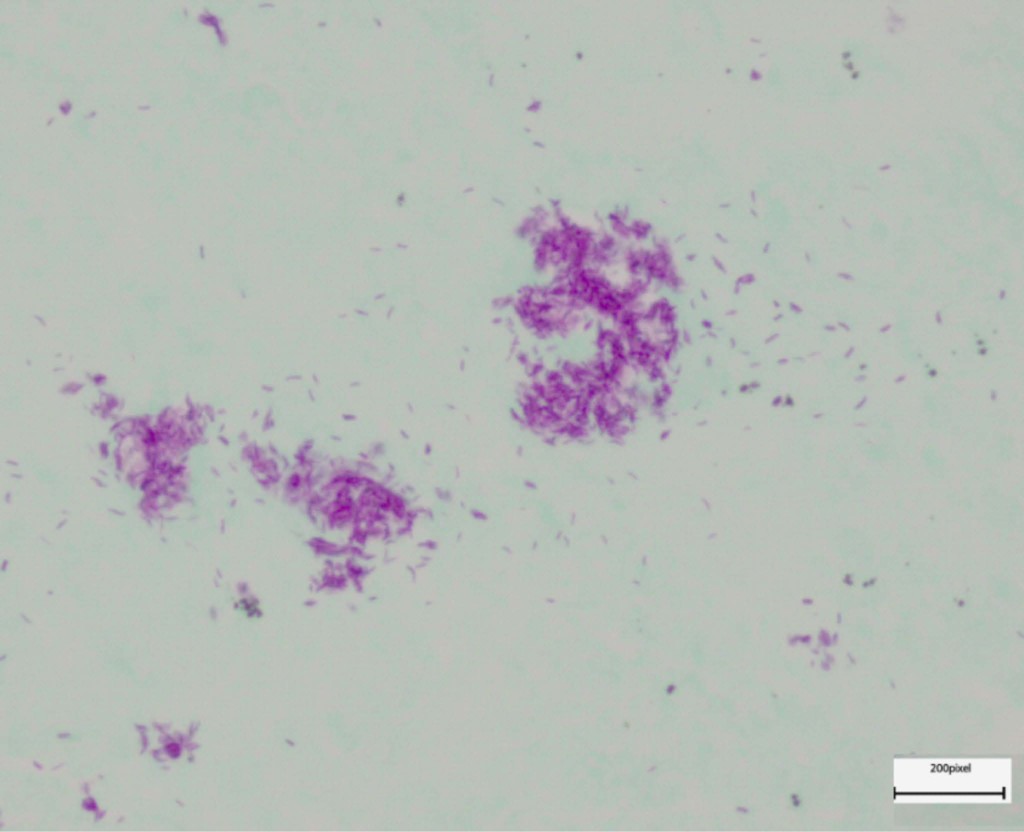
M. ulcerans est une mycobactérie à croissance lente dont le temps de génération est d’environ 3 jours. L’examen direct, qui consiste en la coloration de Ziehl-Neelsen, est réalisé sur des échantillons cutanés prélevés en zone périphérique nécrotique. Il montre la présence de bacilles acido-alcoolo résistants (BAAR). La croissance de la bactérie, obtenue sur milieu de Löwenstein-Jensen, est favorisée à une température comprise entre 30 et 32°C et à une faible teneur en oxygène. Six à huit semaines d’incubation sont nécessaires pour obtenir des colonies qui apparaitront rugueuses et jaunâtres. La sensibilité de la culture étant assez faible (de 20 à 60%), le diagnostic repose principalement sur l’amplification génique par PCR en temps réel qui cible la séquence d’insertion IS2404 présente en plus de 200 copies sur le génome.
M. ulcerans possède un génome d’une taille de 5,6 Mb ainsi qu’un plasmide de virulence de 174 kb qui porte notamment les gènes de synthèse de la mycolactone. Les comparaisons phylogénétiques avec les autres mycobactéries et tout particulièrement avec celles vivant dans l’environnement aquatique ont permis de mettre en évidence une homologie de plus de 98% avec Mycobacterium marinum, suggérant un ancêtre commun. Le taux de substitution nucléotidique de M. ulcerans est lent au cours du temps, démontrant une diversité génétique faible chez cette espèce bactérienne.
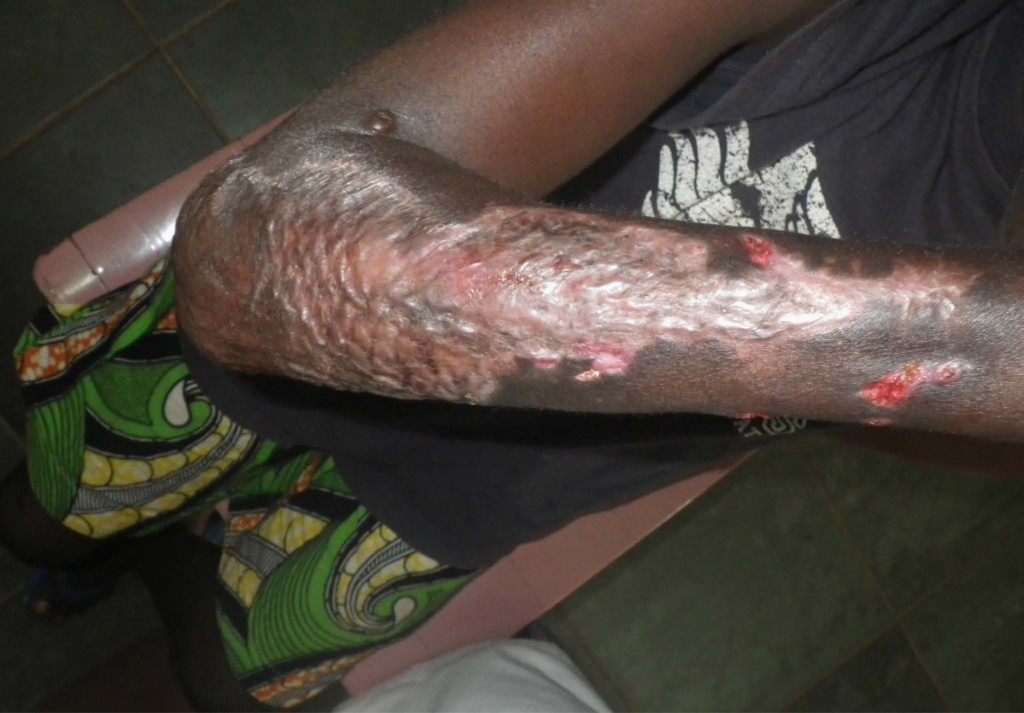
L’ulcère de Buruli peut se développer sur toutes les parties du corps mais la plupart des lésions sont retrouvées sur les membres inférieurs (60%) et supérieurs (30%). Après une incubation de durée inconnue (de quelques semaines à quelques mois) l’ulcère évolue en 3 stades : i) Le stade pré-ulcératif qui correspond au stade de début de la maladie et qui peut se présenter sous forme de nodule, papule, plaque, œdème ; ii) le stade d’ulcération où l’ulcère évolue très lentement et reste indolore, sans symptôme systémique ; iii) le stade de cicatrisation spontanée, retrouvé chez environ 5% des patients, et qui survient plusieurs mois à plusieurs années après l’apparition des premiers signes cliniques.
Le traitement préconisé par l’OMS consiste en une bi-thérapie antibiotique associant rifampicine (10mg/kg, 1X/j) et clarithromycine (7,5 mg/kg, 2x/j) durant 8 semaines. Le caractère indolore de la maladie dû à la production de la toxine, l’absence de fièvre, mais également l’éloignement des centres médicaux ainsi que le coût des soins expliquent la consultation encore souvent trop tardive des patients auprès du personnel médical. De ce fait, en plus de l’antibiothérapie, le recours à la chirurgie, fréquemment délabrante, reste indispensable. A cela s’ajoutent un soin quotidien des plaies et de la kinésithérapie. Des séquelles fonctionnelles sont souvent présentes, obligeant les patients à faire des séjours de longue durée (3 à 6 mois) dans des centres adaptés, souvent éloignés de la famille. De plus, l’hospitalisation des enfants nécessite l’accompagnement de membres de la famille, entrainant un lourd impact socio-économique (déscolarisation, perte des salaires).
Pr Marie KEMPF1,2 et Dr Estelle MARION1
1Equipe ATOMycA, CRCINA, INSERM U1232, Université d’Angers
2Département de Biologie des Agents Infectieux, Institut de Biologie en Santé, CHU d’Angers